鼠径ヘルニア(脱腸)
- ホーム
- 診療案内
- 鼠径ヘルニア(脱腸)とは?
目次
1.鼠径ヘルニア(脱腸)とは
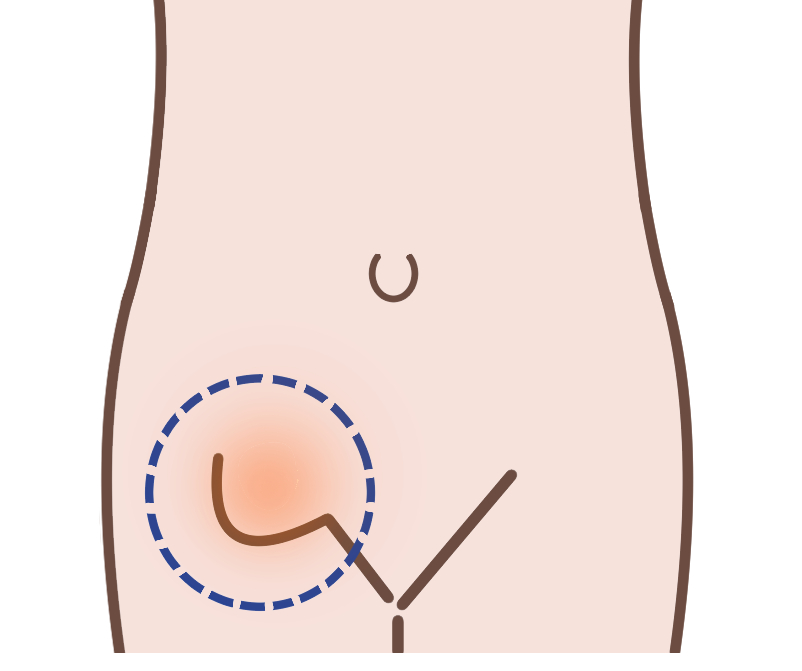
鼠径部(そけいぶ)とは太ももの内側の足の付け根の部分を指します。
ヘルニアはラテン語の「hernia」が語源であり、「脱出」を意味する言葉です。
本来はお腹の中にあるべき臓器が、「鼠径部」から体外に逸脱した状態をそけい部ヘルニアと呼び、いろいろなタイプがあります。
鼠径部ヘルニアのうち、「鼠径管」を通って体外へ飛び出すタイプが「外鼠径ヘルニア」、「鼠径管」の脆弱になった後壁と一緒に飛び出すタイプが「内鼠径ヘルニア」、「大腿動静脈」の横から飛び出すタイプが「大腿ヘルニア」となります。
腸が出てくることが多いので、世間では「脱腸」と一般的に呼ばれます。放置すると命に危険が及ぶ「嵌頓(かんとん)」という状態になります。
※鼠径管とは
本来内臓である睾丸が胎児期に体外に脱出する時に通る道です。
鼠径管は体表側から順に、外腹斜筋、内腹斜筋、腹横筋、横筋筋膜の4層から構成されます。成人男性では、精巣挙筋と精巣を栄養する精巣動静脈、精巣で作られた精子を運ぶ輸精管が通っています。成人女性では、子宮円索が通ります。

2.鼠径ヘルニア(脱腸)の原因と疫学
原因
鼠径ヘルニアはお腹の壁に弱い部分や穴があることが原因です。子どもの場合は生まれつきの穴が残っているために発症します。一方、大人の場合は年齢とともに壁が弱くなるため鼠径ヘルニアを発症します。
鼠径ヘルニアになりやすい人の特徴として、高齢 / るいそう(痩せ) / 反対側のヘルニアの既往 / ヘルニアの家族歴 / 腹圧のかかる仕事や運動 / 前立腺摘出術の既往 / 慢性的な咳 / 腹膜透析 / 喫煙 / 腹部大動脈瘤 などが言われております。
疫学
腹壁のヘルニア疾患の中で鼠径ヘルニアは最も大きな割合を占め、全体の約85%となります。次いで腹壁瘢痕ヘルニア(5.3%)、臍ヘルニア(3.3%)が続きます。鼠径ヘルニアの手術は外科領域で最もメジャーな手術の一つであり、全国で月間11,000件の手術が行われています。
小児期と50歳以降に発生のピークを認め、小児鼠径ヘルニアの発生率は約3%といわれており、男女比は約8:1となります。
一方で成人の鼠径ヘルニアの発生率に関する詳細なデータはありませんが、男性の3人に1人、女性の20人に1人が一生のうちに鼠径ヘルニアに罹患すると言われています。
3.鼠径ヘルニア(脱腸)の症状
鼠径ヘルニアは足の付け根=鼠径部にふくらみやしこりを触知することが多いです。鼠径部にふくらみがあり、押し込んだり、横になると消失すれば鼠径ヘルニアである可能性が高いです。ふくらみが目立たない場合でも、鼠径部の違和感、疼痛の原因が鼠径ヘルニアであることもあります。
鼠径ヘルニアは放置することで徐々に大きくなり、やがて陰嚢にまで達する巨大な腫瘤となることもあります。
最近では脱毛を経験される方が増えてきているかと思いますが、いわゆるVラインにふくらみを触知した場合は鼠径ヘルニアの可能性があります。
飛び出した腸管が押し戻せなくなった状態を「嵌頓」と言います。この状態になるとしこりは硬くなり、腹痛、嘔吐など激しい症状が出現します。脱出した腸管が壊死することもあるため、緊急手術が必要になります。

4.鼠径部ヘルニアや類似疾患
ここでは鼠径部ヘルニアの種類と、類似疾患についてご紹介します。
1.外鼠径ヘルニア
最も頻度の高い鼠径部ヘルニアです。精巣動静脈や子宮円索の通り道となる鼠径管の最初の出口=「内鼠径輪」が開大し、そこから腹膜が逸脱して「ヘルニア嚢」となります。そのヘルニア嚢の中に腹腔内の臓器が出ると、体表からはしこりやふくらみとして触れます。生まれつきの方が多いのも外鼠径ヘルニアの特徴です。なかには「しこり」と言うには大きすぎる膨らみとなったまま長らく過ごされている方もおられます。
内鼠径輪は開大しても限度があるため、ここから脱出した腸管は締め付けられやすく、「嵌頓」になりやすいタイプのヘルニアの一つです。
このタイプのヘルニアは腹直筋を栄養する下腹壁動静脈というしっかりした血管の外側から体外へ逸脱します。そのため外鼠径ヘルニアと呼ばれます。(「内鼠径輪」から逸脱するのに「外鼠径ヘルニア」なんです…)
2.内鼠径ヘルニア
鼠径管の出口から逸脱するのが外鼠径ヘルニアでした。一方で弱くなった鼠径管の後壁と一緒に腹膜が突出してできたヘルニア嚢に内臓が逸脱するのが内鼠径ヘルニアです。下腹壁動静脈の内側から逸脱しているので内鼠径ヘルニアと呼ばれています。
中年以降の男性の方に多いのが特徴で、解剖学的に膀胱が近くにあるため膀胱が一緒に逸脱することがあります。また、筋膜のゆるみが原因なので放置するほどヘルニアが徐々に大きくなり、手術の難易度も上がってしまいます。
3.大腿ヘルニア
女性に多いヘルニアで、特に出産回数の多い高齢の女性に多いのが特徴です。太ももの付け根の下側が膨らみますが、付け根の上に膨らむこともあります。
太ももから下の大腿と下腿を栄養するとても太い血管の大腿動静脈の通り道である大腿輪からヘルニア嚢が出ているタイプです。大腿輪は狭いため、このタイプのヘルニアの頻度は少ないですが、大腿輪が狭い事が原因で最も嵌頓を起こしやすいヘルニアの一つでもあります。なるべく早く手術をする事をお勧めします。
4.閉鎖孔ヘルニア
こちらも痩せた高齢女性に好発するヘルニアです。骨盤を構成する座骨と恥骨で形成される閉鎖孔という場所からヘルニア嚢が出ています。閉鎖孔は閉鎖動脈や閉鎖神経が通っているため、閉鎖孔ヘルニアの方は閉鎖神経圧迫症状である大腿の内側の部分の痺れや痛みを訴える事が多いです。
閉鎖孔ヘルニアは体表に膨らみが現れず、また非常に嵌頓しやすいため、腸閉塞症状で見つかることが多いです。
5.陰嚢水腫
陰嚢水腫は精巣の周囲ににリンパ液が貯留し、陰嚢が膨らんだ状態になる病気です。生まれたばかりの男児には比較的高頻度に認められますが、成人の陰嚢水腫ついては原因がはっきり分かっていません。外傷や感染などが要因と考えられ、自然治癒する事はありません。一回の穿刺で水を抜くことで治ることもありますが、根治するためには手術が必要となる事もあります。
6.Nuck管水腫
20代~40代の女性に好発し、鼠径ヘルニアと鑑別が必要な疾患です。Nuck管とは胎生期に子宮円索の形成に伴って鼠径管内に入り込んだ腹膜の一部が遺残したもので、この内部に液が貯留した病態をNuck管水腫と言います。鼠径ヘルニアと鑑別が必要なので、超音波やCTなどの画像診断が必要になります。痛みが伴う事もあるため、治療を希望される方が多いです。針で刺して内容液を吸引したり、手術によってNuck管を切除する事で根治が得られます。
5.鼠径ヘルニア(脱腸)を放置すると
鼠径ヘルニア(脱腸)で腸がお腹から出たり入ったりしている時は大丈夫ですが、治療せずに放置するといずれは腸管がお腹の外に出たまま戻らない状況=「嵌頓(かんとん)」になります。
口からお尻までは一本の道であり、その道=「腸管」が筋肉の隙間から外に出たまま戻らないと腸閉塞になる上に、血流が途絶えてしまいます。戻らなくってから8時間経つと腸が壊死し始め、腸管に穴が開きます(腸管穿孔)。腸の内容物(便)が流れ出ると汎発性腹膜炎という状態になり、すぐに敗血症になってしまいます。
こうなってしまうとお腹を大きく切開する緊急手術での治療が必要になり、術後は長期のICU管理が必要となる事も稀ではありません。また、対応が遅れると最悪の場合は救命できない事もあります。
嵌頓を予防する方法はなく、また嵌頓はいつ起きるかも予測できません。そのため、鼠径ヘルニアの症状を認めたらなるべく早めの手術をお勧めしております。
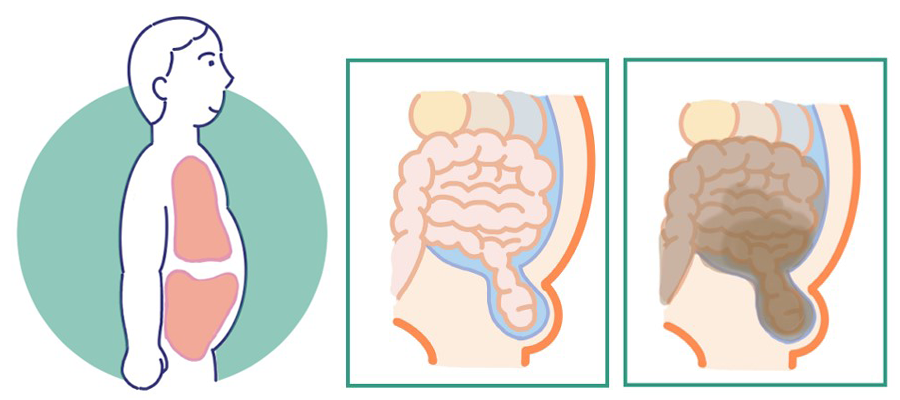
消化器はほど一本道であるため、ヘルニア嚢に腸管がはまり込んで抜けなくなる(=嵌頓する)
腸閉塞(イレウス)→腸管壊死→腸管穿孔となってしまいます。
6.鼠径ヘルニア(脱腸)の検査・診断
鼠径ヘルニアの診断は基本的には患部の視診と触診で行います。腹圧が高い時の方が鼠径ヘルニアの有無を確認しやすいので、診察時には立った状態でお腹に力を入れていただく事があります。問診では「どのような時」に出っ張るのか、「どうしたら」戻っていくのか、について詳細にお聞きします。
視診や触診のみでは鼠径ヘルニアの類似疾患との鑑別が困難な時もありますので、当院では腹部超音波検査も併用しております。

7.鼠径ヘルニア(脱腸)の治療法
鼠径ヘルニアは、腹壁が弱くなった事で臓器が体外に飛び出す病気であり、「体壁の穴」を塞がない限りは自然に治る事がありません。この「体壁の穴」を塞ぐには手術しかなく、筋膜などの組織を縫い合わせる方法と、半吸収性の素材で出来たメッシュ(網のようなもの)を用いる方法があります。
根治率や再発率の面から、現在は成人に対するほぼ全ての症例でメッシュを使用した方法を用います。
メッシュを用いて修復する方法は以下の二つに大別されます。
鼠径部切開法:お腹を6-8㎝程度切開し、皮下組織と筋肉を分けて、内臓が脱出する孔を見つけてメッシュを敷く方法。
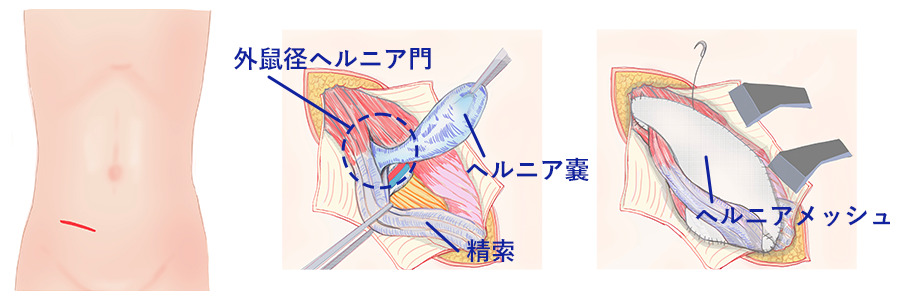
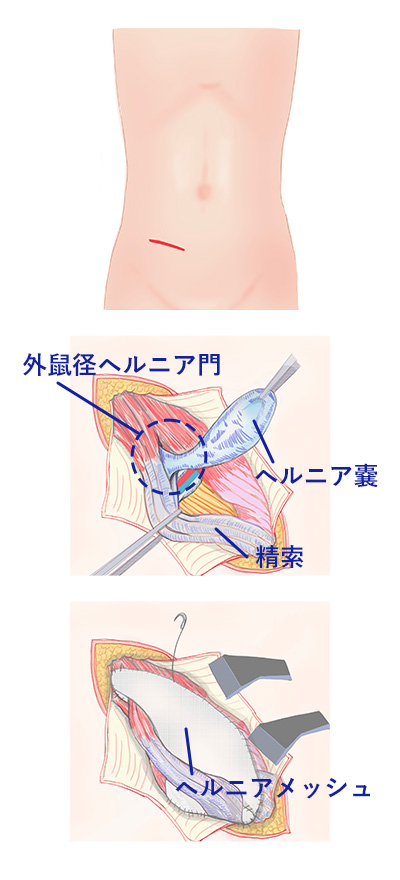
腹腔鏡手術:3~5mmと小さな傷3ヶ所を用い、腹壁の内側(腹腔内)からメッシュを敷く方法です。
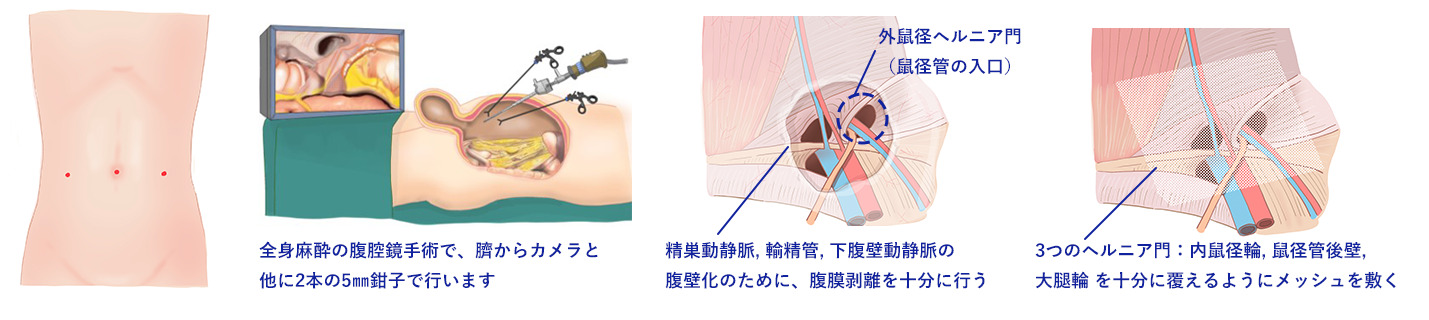
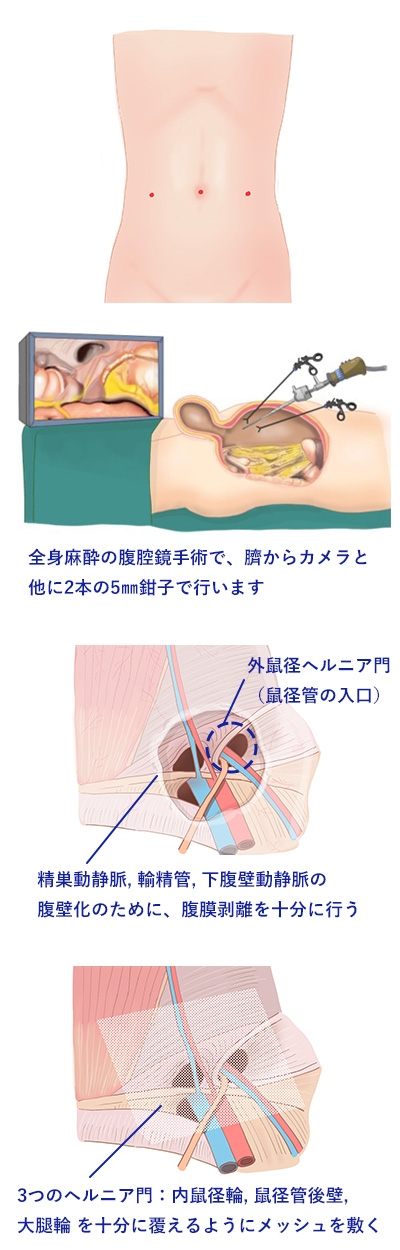
腹腔鏡を用いる術式は身体への侵襲が低く、日帰り手術に適していると私たちは考えております。当院では基本的に腹腔鏡を用いた手術を行います。
8.日帰り鼠径部ヘルニア治療の流れ
診療全体の流れについて簡単にご説明します。
予約
Web予約・電話予約・
LINE相談
ご予約はWebが便利です。電話予約は24時間受け付けます。LINE無料相談もいつでもお気軽にどうぞ。
初診
診察・検査・手術日決定
初診では疾患の診断をし、日帰り手術を受けれるか検査を行います。
患者様のご都合に合わせた日程で手術を組みます。


手術前日は診療計画表で最終食事時間、内服薬、手術日の持ち物を確認しましょう。

手術当日
最終飲料時間・手術・
術後回復・安着確認
手術当日は飲水も指示しました時間までとし、手術に備えます。
全身麻酔の手術なので、目が覚めたら手術が終わっている状態です。手術終了後はご自分で帰宅できるまで休んでいただきます。ご自宅に到着したら私たちからお電話で安着確認をさせていただきます。


術後確認
術後の過ごし方
・飲酒再開可能:術後3日目
・喫煙再開可能:術後7日目
・入浴について:手術当日からシャワー浴、術後3日目から入浴可能です。
・体調チェック:術後1日目と3日目に電話診察いたします。その際、医師の判断もしくは患者様の希望があれば術後の再診予約を取得します。

9.鼠径ヘルニア手術の合併症
手術は常に合併症のリスクを伴います。ここでは当院が主に行っている腹腔鏡下鼠径ヘルニア根治術(TAPP)における合併症についてご紹介いたします。
内視鏡外科学会が行った全国アンケート調査の結果によると、腹腔鏡下鼠径ヘルニア根治術の合併症の頻度は、1.漿液腫(4.4%), 2.腸閉塞(0.14%), 3.出血(0.14%), 4.神経損傷(0.06%), 5.腸管損傷(0.06%), 6.メッシュ感染(0.04%) となっています。
1.漿液腫
手術後の部位にリンパ液が貯留し、漿液腫と呼ばれます。鼠径ヘルニアの手術ではヘルニア嚢を可及的に切除するため、剥離範囲が広いほど、つまり鼠径ヘルニアが大きいほどに発生リスクが高いです。術後2週間までに発症しますが、ヘルニアの再発と心配される患者様もいます。多くの場合は自然に消失しますが、針を刺して排液した方が早く治る事もあります。しかしメッシュへ細菌感染が及ぶリスクになるので注意が必要な処置になります。
2.腸閉塞
正常な腸管では、肛門に向かって腸管内容物が流れていきますが、何らかの原因で腸管内容物の流れが止まってしまった状態を腸閉塞と言います。腹腔鏡下鼠径ヘルニア根治術では、腹膜を縫合した部分に腸管が癒着し癒着性腸閉塞となる事があります。また、小さな傷ですが、そこに腸管が癒着して腸閉塞となる事もあります。そのため、術後1日目からのデスクワークは可能ですが、運動や筋力トレーニングは術後10日目以降でお願いしております。
3. 感染
手術創傷は、手術時の状態や切除臓器に応じて、清潔手術 / 準清潔手術 / 不潔手術 / 感染手術 に分類されます。鼠径ヘルニア根治術は術中に消化管や生殖器を処理しないため、清潔手術に分類されます。しかし皮膚には常在菌があるため、どんな手術でも術後創部感染を生じる可能性はゼロにはなりません。
術後感染予防として抗生剤投与も行っていますが、万に一つ術後創部感染が生じてメッシュに及ぶと治療が大変です。メッシュは人工物なので一旦感染が起きてしまうと抗生物質治療はなかなか奏功せず、最終的にメッシュを除去する事が必要になる可能性があるからです。
鼠径部切開法は陰部に近い場所を切開する必要があるので陰毛を除去しなければならず、創部も大きいです。一方で腹腔鏡手術は臍を含めた3ヶ所の小さな傷で行い、場所も陰部から離れています。比較すると、腹腔鏡手術の方が感染リスクは低く、また創部感染が生じたとしてもメッシュからは離れているので、メッシュ感染を起こすリスクはさらに低いと考えられます。
4. 疼痛
4.1. 急性疼痛
手術後の急性期に症状る痛みは、創部の痛みと剥離した鼠径管近くの痛みがあります。痛みが全く生じない、という事はありませんが、痛み止めを併用すれば通常の生活やデスクワークは可能である事が殆どです。
鼠径部切開法と腹腔鏡手術で痛みの度合いや痛み止めの使用頻度を比較しますと、同等という報告もあれば腹腔鏡手術の方が痛みが少ないという報告もあります。
4.2. 慢性疼痛
手術した箇所(鼠径部)に術後6ヶ月すぎても残存する痛みが慢性疼痛と定義されています。慢性疼痛は炎症や機械的刺激による組織圧上昇に伴う体性痛と、神経因性疼痛に分かれます。体性痛は精索の鬱血や虚血による浮腫や恥骨への直接的刺激が原因であり、神経因性疼痛は初回手術時の神経損傷が原因と言われます。慢性疼痛が生活に支障をきたすほどになった場合、薬物治療と手術治療を行う事もあります。
その発生機序から、手術による剥離操作が少なく丁寧であるほど、慢性疼痛の発生率が低いと思われます。現在まだエビデンスはありませんが、より細かい操作が行える腹腔鏡手術の方が慢性疼痛リスクは低いと私たちは考えております。
また、ヘルニアが進行してから手術を行うよりも、早期の段階で手術した方が手術侵襲も少ないため慢性疼痛の発生リスクは下がると考えております。
5. 再発
メッシュを用いた鼠径部ヘルニア根治術でも再発率は0%ではありません。鼠径部切開法と腹腔鏡手術でその差はほとんどありませんが、1%未満との報告が多いです。また、手術したのと反対側に鼠径ヘルニアが発生する可能性はあります。
手術した側に再発した場合、初回とは異なる方法で再度の修復が必要になります。
10.女性の鼠径ヘルニア
鼠径ヘルニアは男性だけの疾患ではありません。鼠径ヘルニアを発症する方のうち15%は女性です。男性に比べると少ないですが、それでも1年で2万人程度の女性が鼠径ヘルニアの手術を受けています。鼠径ヘルニアの方は40代から増え始めて65歳~80代の方が最も多く手術を受けられます。ただ若い方であれば30代で手術を受けている方もおられます。
現在でも女性を中心に子育てをされているご家庭は多いのではないでしょうか?また多くの方が働きながら子育てをされていると思います。
女性の鼠径ヘルニアも男性と同様に外鼠径ヘルニアが最も多いのですが、2番目に大腿ヘルニアが多いという特徴があります。またNuck管水腫や、子宮円索にできた子宮内膜症など、他の類似する疾患が多くあるのも女性の鼠径ヘルニアの特徴と言えます。大腿ヘルニアは鼠径ヘルニアと比べて嵌頓を起こしやすいという特徴があります。大腿ヘルニアは鼠径ヘルニアとの同時手術が可能です。また腹腔鏡であれば両側の鼠径ヘルニア、大腿ヘルニアの観察が可能です。Nuck管水腫や鼠径部の子宮内膜症に対しても日帰りでの手術は可能です。
全ての女性に入院しないという診療形態で少しでもお役にたてればと思います。
11.子供の鼠径ヘルニア
・子供の鼠径ヘルニア
外鼠径ヘルニアには発症のピークが二つあります。65歳以上の方が発症しやすいし手術件数も多いですが、0-4歳の乳幼児も年間1万人以上が手術を受けています。
外鼠径ヘルニアは生まれつき持っている方がいます。胎生期に起きる精巣の下降や、子宮円靭帯の形成に伴い、腹膜が引き攣れて空間ができます。この腹膜の引き攣れは多くの場合は閉鎖して腹膜象状突起とよばれる索状物になりますが、開いたまま残ることがあります。開いたまま残った腹膜の引き攣れに臓器がはまり込む事で外鼠径ヘルニアが発症します。
小児の鼠径ヘルニアはほとんどが外鼠径ヘルニアです。
・臍ヘルニア
臍は臍動静脈が通っていた場所であり、筋肉に隙間があります。この隙間が大きいと臍部に臓器の脱出が起き、臍ヘルニアとなります。臍ヘルニアは生まれつきであることが多く、乳幼児期に最も手術されることが多いです。臓器が脱出して戻らなくなること(嵌頓)を防ぐために手術を行います。また整容面から手術が行われることもあります。
・子供のヘルニアの治療
いずれのヘルニアも治療は手術となります。子供の手術は安全確保のため原則全身麻酔で行われます。鼠径ヘルニアは診断がつけば手術されている事が多いです。1歳未満で発症した場合は自然に治ることもあるとされています。しかし、脱出した臓器が戻せない(嵌頓)状態になると緊急で手術が必要です。
臍ヘルニアは飛び出しが小さければ多くの場合まずは経過観察や圧迫などを行います。治らない場合には1-2歳ごろに手術を行います。
