【2026年最新】鼠径ヘルニア(脱腸)の症状・写真・治療法・再発までを専門医がわかりやすく解説-日帰り手術対応-
足の付け根を触ったとき、ぽこっとした、何か。ふと立ち上がる時の違和感。お腹に力が入った瞬間、何かが押し出されてくる感覚。鼠径部(そけいぶ)にしこりやふくらみを見つけて、慌てて受診される方は少なくありません。
鼠径ヘルニア、いわゆる「脱腸」と呼ばれる病気です。鼠径部の筋膜が薄くなった部分から、お腹のなかにあるはずの腸や脂肪が皮膚の下まで押し出されてくる。それがこの病気の正体です。男性の3人に1人、女性の20人に1人が、生涯のどこかで経験するとされ、全国で月に11,000件ほどの手術が行われています。
放っておいて治る病気ではありません。それどころか、ある日、ふくらみが戻らなくなった瞬間に「嵌頓(かんとん)」という命に関わる状態へと進む。だから、根治のためには手術しかない。これが現実です。
とはいえ、急いで何かを決める必要はありません。まずは、ご自身に起きていることが何なのかを知る。それから、どのタイミングで何をすべきかを考える。本記事は、その判断材料になるよう書きました。当院の外来で患者さんからよくいただくご質問に沿って、症状の見分け方から手術の選び方、術後の経過まで通して解説しています。
この記事で分かること
- 鼠径ヘルニア(脱腸)とは何か
- 足の付け根・鼠径部にふくらみやしこりがあるときの見分け方
- 鼠径ヘルニアの初期症状と進行に伴うリスク
- 男性・女性で異なる発症傾向と原因
- 治療の選択肢と日帰り手術の流れ
- 術後の経過、再発・合併症のリスク
目次
1. 鼠径ヘルニア(脱腸)とは?足の付け根にふくらみができる原因を解説
「ヘルニア」はラテン語で「脱出」を意味する言葉ですが、医学の世界ではお腹の壁の弱くなった場所から本来お腹の中にあるはずの臓器が押し出されて飛び出してくる現象を指します。そして、押し出される場所が鼠径部(足の付け根)であるときに限って、それを医学では「鼠径ヘルニア」と呼んでいます。
飛び出してくる中身は、大半が腸。だから昔から「脱腸」と呼ばれてきました。今でもご年配の方は「脱腸」のほうが馴染みがある、とおっしゃる。
1-1. 鼠径部とはどの部分?体の構造と脱腸の仕組み
鼠径部とは、太ももの付け根、お腹と脚の境目にあたる部分のこと。立った姿勢で腰に手を当て、そのまま指先を斜め下にすべらせていくと、しわが入っているあたりにたどり着く。そこが、いわゆる鼠径部。鼠径部の場所と構造については別記事で詳しく解説しています。
この場所は、人体の構造上、もともと弱くなりやすいポイント。理由は胎児期にさかのぼる、というのが少しややこしいのですが、男の子の場合、お腹の中で作られた精巣が陰嚢へと降りてくる通り道として「鼠径管」というトンネル状の構造ができ、この鼠径管が外腹斜筋・内腹斜筋・腹横筋・横筋筋膜という4層の組織で囲まれていて、男性ではこの中を精巣の血管や精管が、女性では子宮円索が通過する、という解剖になっています。
言い換えれば、鼠径管は「もともと開いていた通路を後から閉じた場所」で、構造的に、隙間ができやすい場所、と言える。年齢を重ねると組織はさらにゆるみ、咳やくしゃみ、重い荷物を持ち上げるといった日常の腹圧に、いずれ耐えきれなくなる瞬間が来ます。弱くなった部分から内臓が押し出されてくる。これがヘルニアの正体です。
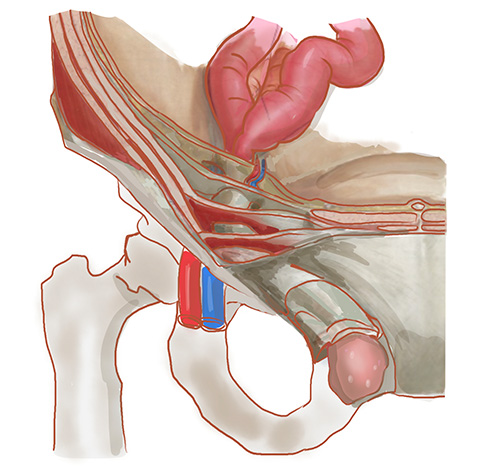
典型的な発症の流れはシンプルです。何らかのきっかけで腹圧がぐっと上がる。鼠径部の弱い部分にその圧力がかかる。耐えきれずに腸などの臓器が押し出される。外から見ると、足の付け根にぽこっとふくらみが現れる。立つと出てくる、横になると引っ込む、咳をするとまた出てくる。患者さんが最初に気づくのは、たいていこのパターンです。
1-2. 「脱腸」と「鼠径ヘルニア」は同じ病気?呼び方の違い
結論から言ってしまえば、「脱腸」と「鼠径ヘルニア」は同じ病気を別の言葉で呼んでいるだけのこと。
医学的な正式名称は「鼠径ヘルニア」。一方、患者さんの間で昔から使われてきた呼び方が「脱腸」です。ヘルニア=出てくるもの、その中身が腸であることが多いから「脱腸」。意味としては素直なのですが、医療の現場ではあまり使われません。
そのギャップが、ときどき混乱を生みます。「先生、これは脱腸じゃないんですか?」「鼠径ヘルニアと言われたんですが、私が聞いたことのある脱腸とは違うんでしょうか?」。こうしたご質問は外来で本当に多い。同じ病気だとお伝えするだけで、ほっとされる方が大勢いらっしゃいます。
1-3. 鼠径ヘルニアの原因と発症しやすい人
原因をひと言でまとめるなら、「お腹の壁の弱い部分から内臓がはみ出すこと」。ただ、なぜ弱くなるのかは年代によって背景が違います。
お子さんの場合は、生まれつき残ってしまった穴が原因。先述の鼠径管は、本来であれば出生までに自然に閉じます。それが完全に閉じきらずに残ったケース。男の子に多く見られるのが特徴です。これに対して大人の脱腸は、加齢で腹壁の組織がゆるんだ結果として起きるもので、メカニズムが根本的に違います。
| 年齢層 | 発症原因 | 特徴 | 対応の方向性 |
|---|---|---|---|
| 小児(0〜15歳) | 生まれつきの穴(腹膜鞘状突起の閉鎖不全) | 先天性、男児に多い | 早期手術が推奨 |
| 成人(16〜49歳) | 体質と外的要因の組み合わせ | 重労働・スポーツが誘因 | 早期発見・早期受診 |
| 高齢者(50歳以上) | 加齢による組織の脆弱化 | 最も頻度が高い | 定期的なセルフチェック |
頻度の話をすると、男性のおよそ3人に1人、女性のおよそ20人に1人が、生涯のうちに鼠径ヘルニアを経験するとされています。聞くと驚かれる数字ですが、それくらいありふれた病気です。腹壁の修復手術は、外科で最も多く行われているもののひとつで、全国で月に11,000件ほどが施行されています。

専門医のワンポイント
個人的な感覚をお話ししておくと、この病気は「ありふれているのに、知られていない」のが一番の特徴だと感じています。3人に1人。これは私の身近な男性の友人を3人思い浮かべれば、誰か一人が将来経験する数字。それなのに、最初は「自分だけ?」とおっしゃる方がほとんどで、珍しい病気ではないということをまず知っていただきたい、というのがいつも私の頭にあります。
2. 鼠径ヘルニアの種類と特徴(外鼠径・内鼠径・大腿ヘルニアなど)
「鼠径ヘルニア」とひとことで言われていますが、実は中身は出てくる場所と仕組みが少しずつ違う4つのタイプに分かれていて、手術の方針もタイプによって変わってくるため、診察ではまず「どのタイプの脱腸なのか」を見極めるところから入っていきます。
2-1. 外鼠径ヘルニアの特徴

もっとも数が多いのが、この外鼠径ヘルニア。全体の約7〜8割を占め、男性に多く出ます。
原因は、鼠径管の入口(内鼠径輪)が広がってしまうこと。先天性の素因が背景にあるケースが多く、お父さんが脱腸を経験している方は、ご自身もなりやすい傾向。脱出した腸を包む「ヘルニア嚢」という袋ができるのが構造的な特徴で、ふくらみは体表からはっきり触れる、というのも見分けるポイントになります。
もう一点、知っておいていただきたい性質があります。それは嵌頓のリスク。内鼠径輪は広がるといっても限界があり、押し出された腸がそこで締めつけられやすいため、緊急手術が必要な状態に進みやすいタイプだと覚えておいていただければ、診察の場でも話が早くなります。
2-2. 内鼠径ヘルニアの特徴
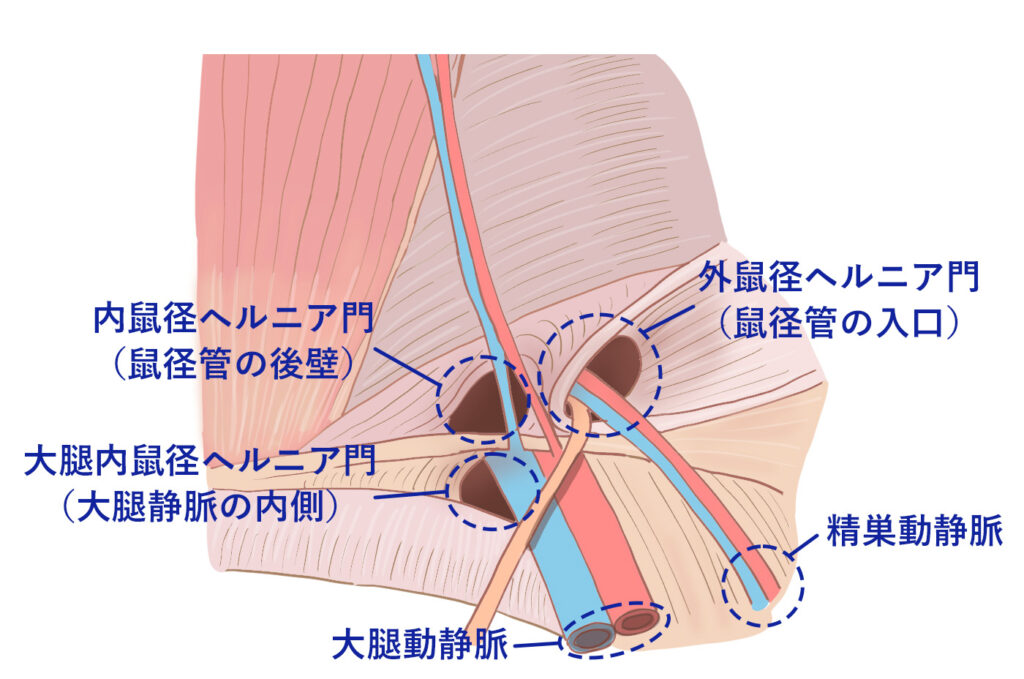
2番目に多いのが、内鼠径ヘルニアです。脱腸全体の約2〜3割。外鼠径とは、出てくる場所そのものが違う。
仕組みとしては、鼠径管の後ろの壁(後壁)が加齢でゆるみ、そこから腹膜が押し出されてヘルニア嚢ができる。下腹壁動静脈という血管の「内側」から出てくることから内鼠径ヘルニアと呼ばれます。発症のピークは50〜70代の男性。じわじわ進行する性質があり、ゆるんだ穴が広がるほど手術での修復範囲も大きくなっていきます。
解剖学的に膀胱と近い位置にあるため、ごくまれに膀胱の一部が一緒に脱出することも。
2-3. 大腿ヘルニアの特徴

大腿ヘルニアは、女性に多いタイプです。鼠径部のヘルニア全体の約5〜10%。出産経験のある50歳以降の女性で、ぐっと頻度が上がるのが特徴です。
外見上の見分けポイントは、ふくらみが現れる位置。外鼠径や内鼠径が「足の付け根の上側」に出てくるのに対して、大腿ヘルニアは「下側」、要するに太ももの上の方にぽこっと出てくる位置取りになります。とはいえ上側に出るケースも一定数あるため、診察では出方の確認を慎重に行うようにしている、というのが実際のところです。
このタイプで知っておいていただきたいのは、ヘルニア嚢が出てくる「大腿輪」という穴の狭さです。穴が狭いと、出てきた腸が締めつけられやすい。これが、嵌頓を起こしやすいヘルニアの代表格です。発症頻度自体は少ないものの、緊急手術が必要になるリスクは群を抜いて高い。診断がついた段階で、できるだけ早く手術の段取りに入るのが原則です。
2-4. 閉鎖孔ヘルニアの特徴
4種類のなかで、もっとも頻度が低くて、もっとも診断が難しい。それが閉鎖孔ヘルニアです。
鼠径部ヘルニア全体の約1〜3%とまれな疾患で、痩せ型の高齢女性に出ます。骨盤を構成する坐骨と恥骨で囲まれた「閉鎖孔」という小さな穴からヘルニア嚢が脱出する。女性の鼠径部ヘルニアのなかでも、特に見つけにくいタイプです。
なぜ見つけにくいのか。それは体表にふくらみがほとんど出ないからです。閉鎖孔は皮膚から離れた深い場所にあるため、外からは何も触れない。代わりにヒントになるのが、太ももの内側の痛みやしびれ。閉鎖孔には閉鎖神経が通っていて、ヘルニア嚢に圧迫されると神経症状が出る。「太ももの内側が痛い」と訴えて整形外科を受診し、なかなか診断がつかないまま、最終的には腸閉塞を起こしてから見つかる。そういう経過をたどることが少なくないのが、このタイプの怖いところです。
2-5. 鼠径ヘルニアの鑑別診断ポイント
4タイプの違いを一覧で見比べていただけるよう、整理しておきます。鼠径部のしこりとして現れるパターンを判断する際の参考にしてください。
| 種類 | 好発・性別 | ふくらみの位置 | 特徴 | 嵌頓リスク |
|---|---|---|---|---|
| 外鼠径ヘルニア | 全年齢・男性多 | 鼠径部〜陰嚢 | 立位で出現 | 中等度 |
| 内鼠径ヘルニア | 中年以降男性 | 鼠径部内側 | 消失しにくい | 低い |
| 大腿ヘルニア | 高齢女性 | 太もも付け根下 | 小さくても危険 | 非常に高い |
| 閉鎖孔ヘルニア | 痩せた高齢女性 | 体表に現れにくい | 大腿内側の痛み | 非常に高い |
3. 鼠径ヘルニアの見た目と症状チェック【写真で確認】
「これって病気でしょうか」。外来でいただくご質問の入口は、たいていここから始まります。足の付け根のしこりや違和感に気づいたとき、それがこの病気なのか、それとも別のものなのか。判断材料になるサインを、症状の段階別にお伝えします。
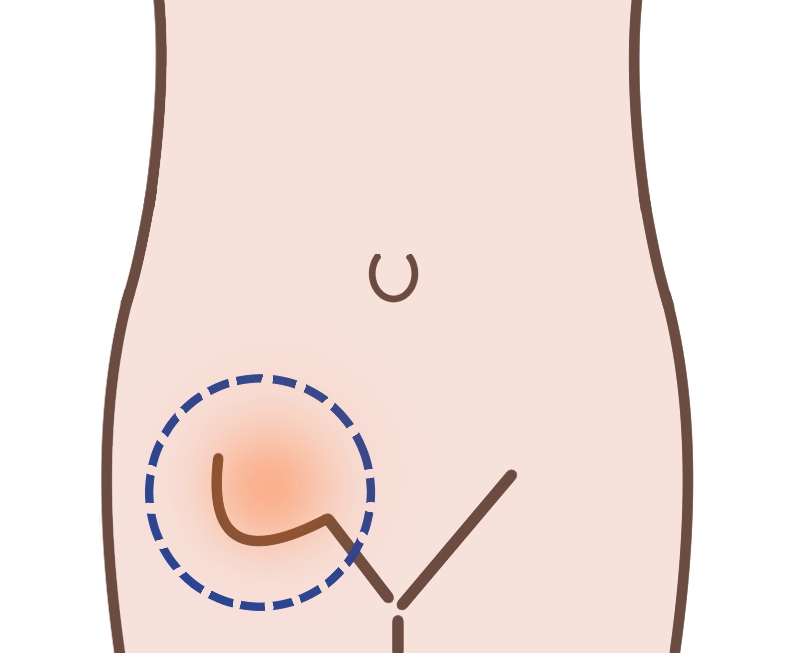
3-1. 足の付け根にふくらみが出る理由
もっとも分かりやすいサインが、足の付け根に現れる「ふくらみ」です。中身は腸など、本来お腹の中にあるはずの臓器。それが筋膜の弱い場所から皮膚の下まで押し出されて、外から見えるかたちになっている。それが、ふくらみの正体。
ふくらみの特徴的なパターン

足の付け根・
鼠径部にふくらみ

腹圧をかけた時に
ふくらみが目立つ
典型的なパターンは、はっきりしている。ふくらみがあって、押し込んだり横になったりすると消える。これに当てはまるなら、脱腸の可能性が高いと判断します。
もう少し具体的に書くと、こういう特徴が揃います。
- 手で押した時:やわらかく、押し込むと引っ込む
- 腹圧をかけた時:咳・くしゃみ・重い物を持つと、ふくらみが大きく目立つ
- 横になった時:ふくらみが小さくなる、または完全に消える
実際の症例写真で確認
許可をいただいた、当院での腹腔鏡下の症例写真です。
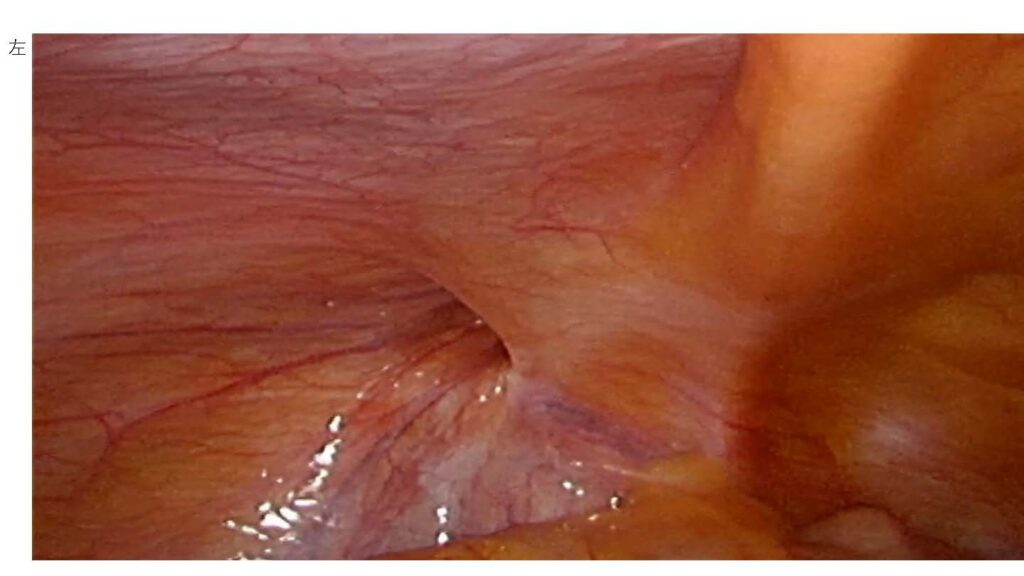
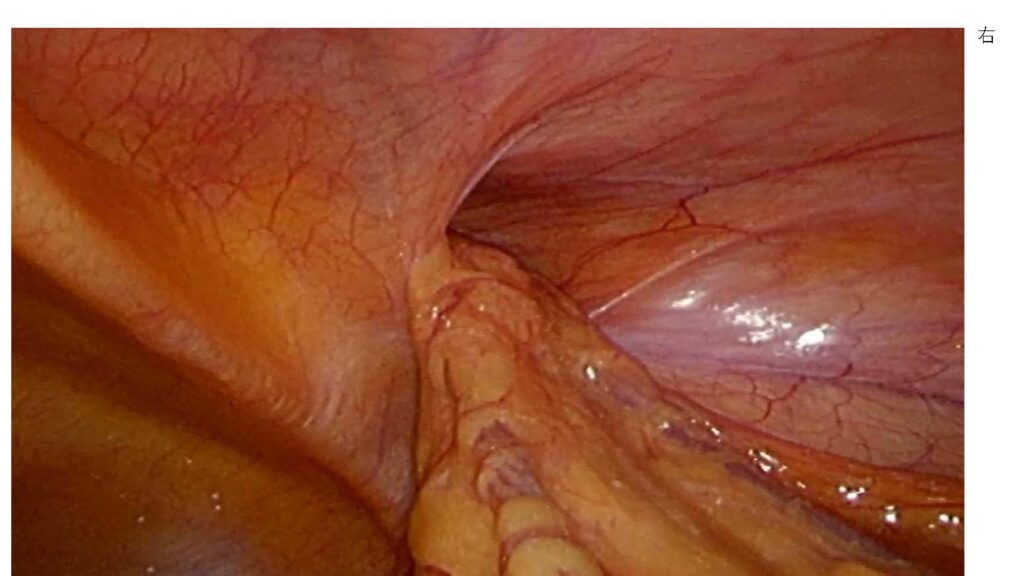
この方は右側のヘルニアの嵌頓で受診されたのですが、腹腔の中をカメラで覗いてみると、症状の出ていない左側にもヘルニアが見つかった、という一例です。こうした「自覚症状のない反対側のヘルニア」を、医学的には、オカルトヘルニアと呼ばれるものです。
ガイドライン上は、オカルトヘルニアは治療してもしなくても良い、とされている。ただ、当院ではこの場合、原則として同時に修復するようにしています。理由はシンプルで、私自身が患者の立場だったときに「あとで反対側もまた手術になるかもしれません」と告げられて帰されるのは嫌だな、と思うからです。一度の手術で済むなら、そのほうが患者さんの負担は確実に少なくて済む。
3-2. 初期症状と進行に伴う違和感・痛み
気をつけていただきたいのは、はっきりしたふくらみが出る前にも、サインがあるという点です。
「ふくらみは見えないけれど、何となく違和感がある」「歩くとつっぱる感じがする」「重いものを持つと、足の付け根がだるい」。こうした症状の背景に、初期の脱腸が隠れているケースは少なくありません。男性の初期症状チェックもあわせて参考にしてください。小さなVラインのしこりとして気づかれるパターンも見られます。
初期に現れやすい症状
- 軽い引っ張られる感覚:歩行時や立ち上がる時の違和感
- 鈍痛:鋭い痛みではなく、重だるい感覚
- 異物感:「何かがある」という漠然とした不快感
- 疲労感:患部周辺の疲れやすさ
違和感だけの段階で受診される方は、正直なところ多くない。「気のせいかも」「もう少し様子を見てから」とお考えになるのは、ごく自然なこと。ただ、進行する前のほうが手術の選択肢も広く取れるので、引っかかる感じがあれば早めにご相談いただけたら、と思っています。
3-3. 嵌頓(かんとん)による緊急症状
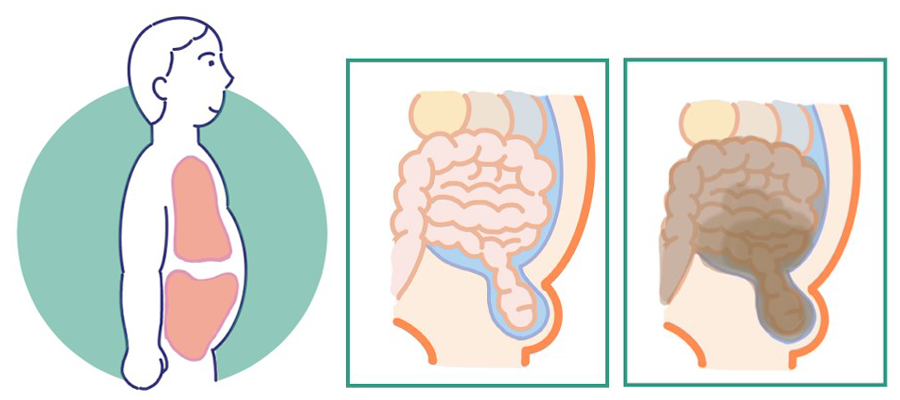
この病気の怖さは、ここに集約されます。嵌頓(かんとん)です。
初期の段階では、ふくらみは出たり戻ったりを繰り返します。咳をすれば出てきて、横になれば戻る。これがある日突然、戻らなくなる。押し込もうとしてもびくともしない。痛みが強くなる。固くなる。それが「嵌頓(かんとん)」の始まり。
消化管は、口から肛門までひと続きの管。その途中の腸が筋肉の隙間で締めつけられた瞬間に、中身の流れが止まる腸閉塞と、その腸を養う血液が届かなくなる虚血という、ふたつの問題が同時並行で進んでいくことになります。血流が止まってから8時間ほどで腸の組織は壊死しはじめ、腸壁に穴が空いてしまう(腸管穿孔)。穴から内容物が漏れ出ると、お腹全体に広がる腹膜炎を起こし、そこから敗血症へと一気に進みます。これが嵌頓における最悪のシナリオ。
こうなると、開腹で大きく切る緊急手術しかありません。術後はICU管理が必要になることも珍しくなく、対応が遅れた場合は、救命が困難となるケースも出てきます。
そしてもうひとつ問題なのは、嵌頓は予防できないということです。いつ起きるかも予測できません。だからこそ、診断がついた時点で予定手術を組んでおく。これが、この病気との向き合い方の基本になります。
4. 鼠径ヘルニアの原因と発症リスクが高い人の特徴
原因を知ることには、ふたつの意味があります。ひとつは、ご自身がリスク群に入っているかを把握できること。もうひとつは、いま症状が出ていなくても、近い将来に備えられること。
4-1. 加齢・体質・腹圧などの原因
もとをたどれば、すべては「お腹の壁に弱い部分があること」に行き着くのですが、子どもの場合は生まれつきの穴が残っていること、大人の場合は加齢で組織がゆるむことというふうに出発点は違っていて、それでも結果として「弱い部分から内臓が押し出される」現象は両者で変わりません。
大人が発症する場合は、これらの要因がいくつか組み合わさっています。
- 遺伝的要因:家族にヘルニア経験者がいる
- 年齢:加齢で筋膜のしなやかさが失われる
- 性別:男性に多い
- 腹圧の上昇:重い物を持ち上げる、慢性的な咳、便秘、長時間の立ち仕事など
4-2. 高齢者・痩せ型・男性に多い理由
発症のピークには、年代による偏りが見られます。子どものうちにいったん来て、その後は50歳を過ぎてから増えていく。間の世代では、相対的に発症数が少なくなります。男女比はおよそ8:1で、ほぼ男性に偏った病気です。
| 年齢層 | 発症の特徴 | データ |
|---|---|---|
| 小児期 | 生まれつきの穴が原因 | 発生率約3%、男女比 8:1 |
| 成人期以降 | 加齢で壁が弱くなる | 男性 3人に1人 / 女性 20人に1人 |
体型でいうと、痩せ型の方は要注意です。腹壁を支える皮下脂肪や筋肉のクッションが少ない分、構造的にヘルニアが出やすくなるのです。当てはまる方は、ときどきご自身で鼠径部を触ってみる習慣をつけていただくと、早期発見につながりやすい。
4-3. 妊娠・出産との関係と女性特有のリスク
女性の脱腸は、男性に比べると確かに少ない。ただ、少ないだけで「珍しい」わけではありません。脱腸を発症する方のうち、女性が約15%。割合だけ聞くとピンとこないかもしれませんが、年間2万人ほどの女性が、この病気で手術を受けている計算になります。
女性で多いのは、男性と同じく外鼠径ヘルニアです。違いは2番目に多いタイプ。男性なら内鼠径ですが、女性では大腿ヘルニアが来ます。出産経験のある高齢の女性で、特に大腿ヘルニアの頻度が上がる傾向。

専門医のワンポイント
「脱腸は男性の病気だと思っていました」と、女性の患者さんに本当によく言われます。確かに数は少ないんです。ただ、女性の場合は厄介なタイプが含まれているのが見落とせない点で、太ももの内側がしびれる、ふくらみは見えないけど違和感がある、こういう症状で「ヘルニアの可能性は」と聞いていただけると私としては助かります。整形外科を回って遠回りする方も少なからずいらっしゃるので。
5. 鼠径ヘルニアの検査と診断方法は?何科を受診すべき?
「これは何科に行けばいいんでしょうか」。この病気の初診で、いちばんよく聞かれる質問のひとつです。足の付け根(Vライン)のしこりを見つけて、ネットで検索して、それでもどこを受診すべきか迷う方が大勢いらっしゃいます。順を追って整理しておきましょう。
5-1. 視診・触診・超音波検査の流れ
診断の基本は、視て、触れる。それだけ。患者さんに立っていただいて、お腹に力を入れてもらう。腹圧がかかった状態のほうがふくらみが出やすいので、診断がぐっとつけやすくなります。
合わせて問診で確認するのは、こんな質問です。「いつから出てくるようになりましたか」「どんな時にふくらみますか」「どうすると引っ込みますか」。これらの答えだけで、ある程度の見立てがつきます。視診と触診で迷う場合は、当院では腹部超音波を追加して、ヘルニア嚢の存在や中身まで確認するようにしています。
5-2. 泌尿器科と外科のどちらに行くべきか
結論を先にお伝えしておきます。外科または消化器外科です。これがこの病気にとっての受診先の正解です。
脱腸の手術は、外科のなかでもっとも頻度が高い手術のひとつ。診察、検査、手術、術後フォローまでを一貫して外科で完結できます。一方、泌尿器科が適しているのは、陰嚢の腫れが主症状の場合、あるいは排尿症状を伴うケース。腹壁ヘルニアそのものを疑った段階では、まず外科にかかっていただくほうが、結果として早く話が進みます。
5-3. 正確な診断を受けるための注意点
女性の場合、鑑別が一段難しくなります。20〜40代の女性では、Nuck管水腫という疾患がヘルニアと紛らわしい。視診・触診だけでは判別がつかないことが多く、超音波やCTといった画像検査の出番となります。
当院では、初診の段階で「鼠径ヘルニアであるかどうか」と「日帰り手術の適応に入るかどうか」を同じ日に確認します。手術方法のご説明もこのタイミング。患者さんのご都合に合わせて、無理のないスケジュールで手術日を組んでいきます。
6. 鼠径ヘルニアは自然治癒できる?手術が必要な理由を解説
「自然に治らないんですか?」。こちらも、外来でいただくご質問のトップ3に入る定番の問い。お気持ちはよく分かります。手術は誰だって避けたい、というのが本音だろうと思います。ただ、結論としてはひとつだけ。自然には治らない病気です。
6-1. なぜ自然には治らないのか
理由は、構造的なものです。脱腸は「お腹の壁に開いた穴から内臓が出てくる病気」なので、穴を塞がない限り終わりません。そして、この穴を塞ぐ手段は手術しかない。残念ながら、これが現実。

自然治癒しない根本的な理由
- 筋膜は鍛えても強くならない組織である
- 筋肉ではなく筋膜だけで構成された場所が解剖学的に存在する
- 加齢で組織はさらにゆるむ方向へしか進まない
- 日常の腹圧(咳・くしゃみ・排便・運動)で症状はじわじわ進行する
筋トレで筋肉を太くすることはできても、筋膜を厚くすることはできません。だから、いったん開いた穴は、自分の力では塞げない。代わりに人工的に張り直す。それがメッシュを敷くという手術の本質です。
6-2. 放置によるリスクと手術の必要性
放置すると何が起きるか。最終的には嵌頓に行き着きます。
初期のヘルニアは出たり戻ったりを繰り返しますが、年単位の経過のなかで、ある日突然戻らなくなる瞬間が来ます。それも、いつ来るかは予測できません。
症状の段階別の進行
| 段階 | 症状の特徴 | 対応 | 危険度 |
|---|---|---|---|
| 初期 | 立位でふくらみ、横になると消失 | 専門医受診・検査 | 低 |
| 進行 | ふくらみが常時確認できる | 手術検討が必要 | 中 |
| 嵌頓 | 押しても戻らない、激痛 | 緊急受診 | 高 |
長く放置されている方は、嵌頓の手前を一度くらい経験されていることがあります。普段ならすぐ戻るのに、その時だけは戻らない。冷や汗をかきながら何分か頑張ると、ようやく戻った。これは、もう次の本番が近い、というサインです。
6-3. 嵌頓による腸閉塞・壊死の危険性
嵌頓が起きた時に体の中で何が進行しているか、もう一度整理しておきます。
腸が筋肉の隙間で締めつけられた瞬間に中身の流れが止まり、同時に腸を養う血管も圧迫されて血流が途絶えていく、というふたつの現象が並行して進みます。8時間ほどで腸の組織が壊死しはじめ、腸壁に穴が空く(腸管穿孔)。穴から漏れ出た腸内容物が腹腔の中に広がれば、汎発性腹膜炎へ。そして敗血症へと一気に進む。これが、嵌頓における最悪のシナリオ。
こうなると、お腹を大きく開ける緊急手術しかありません。術後はICUで全身管理を要するケースもあり、対応が遅れると救命が困難になることも。

専門医のワンポイント
ひとつ問いかけたいことがあります。「自分はまだ大丈夫」「もう少し様子を見てから」とお考えの方に、いつも考えていただきたいのは、嵌頓は予定を立てて起きるものではない、というシンプルな事実。出張中かもしれない。週末の旅行中かもしれない。その瞬間、近くに腹腔鏡手術ができる施設があるとは限らない。診断がついている段階で予定手術にしておく。これは、人生のスケジュールを自分で握っておくための選択肢でもある、と私は感じています。
7. 鼠径ヘルニアの手術は鼠径部切開法と腹腔鏡手術のどちらを選ぶべき?特徴を解説
この病気の手術には、大きくふたつのアプローチがあります。古典的な鼠径部切開法と、当院が採用している腹腔鏡手術。両者の違いを順に見ていきます。
7-1. 鼠径部切開法(従来からある手術法)
長年の歴史がある術式で、鼠径部の皮膚を6〜8cmほど切開し、皮下組織と筋肉を一層ずつ分けながら内臓の脱出経路(ヘルニア門)を直視下で見つけていって、最終的にメッシュという人工材料を当てて腹壁を補強する、というのが大まかな流れになります。
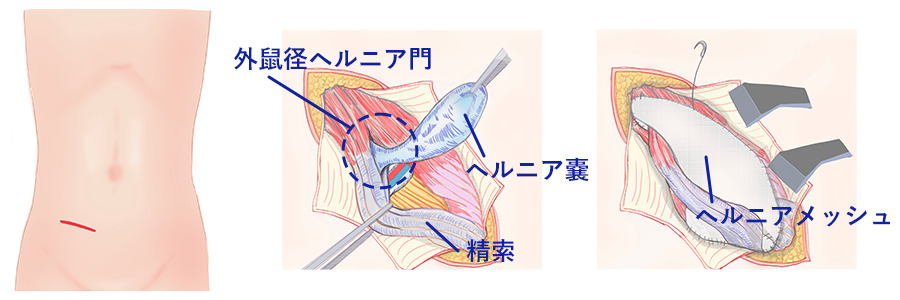
長所は、特殊な機器を必要としないため実施できる施設も多いこと。一方で、切開部位は陰部から近く、創のサイズもそれなりに大きいため、術後の創部管理には注意を要します。陰毛の処理が必要なことや、皮膚常在菌による感染リスクが上がるという点も、術式の構造上、避けにくい弱点と感じます。
鼠径部切開法の特徴
- 6〜8cm程度の切開で、直視下に修復する
- 長年の実績がある古典的な術式
- 入院が必要なケースが多い
7-2. 腹腔鏡手術(小さな創で回復が早い術式)
もうひとつの選択肢が、腹腔鏡手術になります。当院ではこちらを採用しているのです。3〜5mmの小さな創を3か所だけ作り、お腹の内側からカメラで覗きながらメッシュを敷く術式。専門用語ではTAPP法と呼びます。
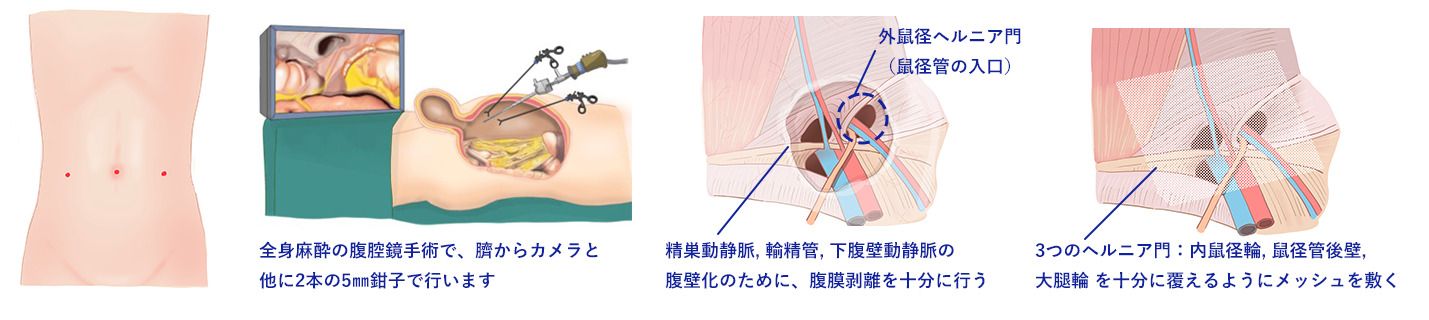
身体への侵襲が小さく、日帰り手術と相性が良い。これが採用の理由。手術当日に帰宅し、翌日からデスクワークを再開できる方が大半。傷跡も小さく、長期的に目立ちにくい。これも患者さんから喜ばれる点。
腹腔鏡手術と鼠径部切開法の比較
| 項目 | 鼠径部切開法 | 腹腔鏡手術 |
|---|---|---|
| 創のサイズ | 6〜8cm | 3〜5mm × 3か所 |
| 日帰り手術 | 困難な場合が多い | 適している |
| 感染リスク | 陰部に近く高め | 創が小さく低い |
| 術後疼痛 | 強い傾向 | 軽い傾向 |
| 社会復帰 | 遅い | 早期可能 |
感染リスクの軽減
もう少し詳しく、感染リスクについて触れておきます。腹腔鏡手術の3か所の創は、臍を含めいずれも陰部から離れた位置にあるため、創部感染のリスクそのものが下がるうえ、万一感染が起きてもメッシュからは距離があるため、メッシュ感染にまで波及するリスクもさらに小さく抑えられる、という構造的なメリットが効いてきます。
術後疼痛の軽減
術後の痛みについては、論文によって結論が分かれています。両者で同等とする報告もあれば、腹腔鏡のほうが軽いとする報告もある。ただ、当院での経験ベースで言わせていただくと、腹腔鏡手術のほうが痛みは軽く済むことが多い、というのが正直な印象。早期の社会復帰につながりやすい傾向は、確かにあると感じています。
身体への負担が小さく、回復が早い。これが当院の腹腔鏡手術の特徴です。日帰り手術のメリットや手術費用の目安もあわせてご覧ください。
8. 鼠径ヘルニア手術後の痛みや合併症は?再発を防ぐために知っておきたいこと
手術を決める前に、その後どうなるかを知っておいていただきたい。事前の知識があるかないかで、術後の不安はずいぶん変わります。痛みのこと、合併症のこと、再発のこと、それぞれ整理します。
8-1. 手術後の痛みはいつまで?日常生活への復帰時期
正直にお伝えしておきます。痛みがゼロというケースは、ほとんどありません。創部の痛みと、剥離した鼠径管周囲の組織の痛みが、しばらくのあいだ混在する。ただ、痛み止めを併用すれば、日常生活やデスクワークは無理なくこなせる範囲に収まる方がほとんど。
復帰のタイミングは、活動の種類によって変わってきます。デスクワークは翌日から。運動や筋トレは10日目以降。段取りの目安を、下に表で整理しておきます。術後の生活復帰については別記事で詳しく解説しているので、そちらもあわせてご覧ください。
| 活動 | 復帰時期の目安 |
|---|---|
| デスクワーク | 術後1日目から |
| シャワー浴 | 手術当日から |
| 飲酒再開 | 術後3日目から |
| 入浴(湯船) | 術後3日目から |
| 喫煙再開 | 術後7日目から |
| 運動・筋トレ | 術後10日目以降 |
8-2. 漿液腫や腸閉塞など術後の合併症と対処法
合併症は、確率の話として理解しておくのがいちばんです。日本内視鏡外科学会の全国集計を見ると、腹腔鏡下鼠径ヘルニア根治術の合併症頻度は、各項目とも非常に低い数値で出ています。
| 合併症 | 発生頻度 | 特徴・対処法 |
|---|---|---|
| 漿液腫 | 4.4% | 手術部位にリンパ液が貯留。術後2週間までに発症し、多くは自然消失 |
| 腸閉塞 | 0.14% | 腹膜縫合部への腸管癒着が原因 |
| 出血 | 0.14% | 稀だが適切な止血処置で対応 |
| 神経損傷 | 0.06% | 極めて稀 |
| 腸管損傷 | 0.06% | 極めて稀 |
| メッシュ感染 | 0.04% | 極めて稀 |
慢性疼痛、これは術後6か月を過ぎても残る痛みのことですが、急性期の創部痛とは別カテゴリで議論される問題で、原因は炎症性のものと神経因性のものに分かれており、より細かい操作ができる腹腔鏡手術のほうが慢性疼痛の発生は少ないと考えられています。
8-3. 鼠径ヘルニアの再発リスク
気になるのが、再発の可能性でしょう。再発率は1%未満と報告されていますが、ゼロにはなりません。
腹腔鏡手術と鼠径部切開法、どちらの術式でも成績に大きな差はないとされているのですが、両側ヘルニアや反対側の新規発症の可能性は残るため、術後の経過観察だけは定期的に受けていただきたい、というのが当院でお伝えしていること。万が一再発した場合は、初回とは違う術式での修復を検討します。
8-4. 創部感染とメッシュ感染のリスク
腹壁ヘルニアの根治術は、消化管を切らない清潔手術に分類されます。それでも、皮膚常在菌に由来する創部感染のリスクを完全にゼロにすることはできない。当院では予防のため抗生剤を投与しますが、いったんメッシュにまで感染が及んでしまうと、抗生物質で治しきるのが難しくなる。最悪の場合は、メッシュを取り除く再手術が必要となります。
このリスクの大小に、術式の選択が効いてきます。鼠径部切開法は陰部に近い大きな切開が必要。一方、腹腔鏡手術は臍を含めた3か所の小さな創で、いずれも陰部から離れている。同じ清潔手術でも、構造的に感染リスクの土台が違います。

専門医のワンポイント
術後2週間ほどして「ふくらみが戻った気がします」とご連絡をいただくことが、年に何件かあります。9割以上は再発ではなく漿液腫、要はリンパ液が一時的にたまっているケースです。再発と漿液腫は超音波で簡単に区別できる。自己判断で諦める前に、一度外来でお見せいただきたいと思います。これは経験則ですが、再発を心配して連絡をくださる方ほど、結果は問題ないことが多いです。
9. 鼠径ヘルニアと間違えやすい病気の違いをわかりやすく解説
鼠径部のふくらみや足の付け根のしこりに気づいたとして、それがすべて脱腸とは限りません。当院でも超音波検査で細かく確認しながら、紛らわしい疾患との区別をつけています。代表的なふたつを、ここで紹介しておきましょう。
9-1. 陰嚢水腫・精索水腫との違い
陰嚢水腫は、精巣の周りにリンパ液がたまって陰嚢全体がふくらむ病気です。生まれたばかりの男の子では比較的よく見られますが、成人で起きる陰嚢水腫の原因は、はっきりしていません。外傷や感染が引き金とされることもあります。
脱腸との見分け方は、シンプルです。陰嚢水腫は陰嚢のなかだけがふくらみ、押しても引っ込まない。脱腸は鼠径部から陰嚢にかけて出ていて、押せば戻る。これだけで、ほぼ判別できます。
9-2. Nuck管水腫(女性に多い疾患)
20〜40代の女性に多いのが、Nuck管水腫。「ヌックかんすいしゅ」と読みます。
Nuck管とは、胎生期に子宮円索が形成される過程で、鼠径管のなかに入り込んだ腹膜の一部を指します。本来は閉じる構造ですが、これが残ったまま液体がたまると、Nuck管水腫として現れます。
ふくらみだけ見るとヘルニアと区別がつかないため、超音波やCTで判別します。痛みを伴うこともあり、患者さんとしては治療を希望されるケースが多い疾患。針で内容液を抜く方法か、手術でNuck管そのものを切除する方法で根治できる病気です。
まとめ
この病気は、放っておけば自然に治る、というタイプのものではありません。むしろ、いつ嵌頓に進むか分からないという性質を考えると、診断がついた段階で予定手術の段取りを始めるほうが、生活の主導権を握りやすい。そういう種類の病気です。
本記事のポイントを、最後にまとめておきます。
- 症状:足の付け根のふくらみ・違和感。立位や腹圧で目立ち、横になると消える
- 種類:外鼠径・内鼠径・大腿・閉鎖孔の4タイプ。大腿と閉鎖孔は嵌頓リスクが高い
- 診断:外科または消化器外科を受診。視診・触診・超音波検査で確定
- 治療:自然治癒せず、手術のみが根治療法
- 術式:腹腔鏡手術(TAPP法)と鼠径部切開法。日帰り手術には腹腔鏡が適している
- 術後:翌日からデスクワーク復帰可。再発率は1%未満
鼠径部のふくらみや足の付け根のしこりが気になっている方は、症状が軽いうちに一度ご相談いただけたら、と願っています。当院は大阪駅地下街直結の立地で、平日夜21時まで・土日祝日も診療。電話・Web予約・LINEでの受付は、24時間365日体制で対応しています。
よくある質問
脱腸は自然には治りません。腹壁の弱くなった部分から内臓が脱出する構造的な病気のため、サポーターや経過観察では根本的に治癒しません。一度発症すると、根治には手術によって腹壁を補強する必要があります。
外科または消化器外科の受診が最も適切です。この手術は外科領域で最もよく行われる手術のひとつで、診察から手術までを外科で完結できます。陰嚢の腫れが主症状の場合は泌尿器科でも診療可能ですが、ヘルニアを疑う段階ではまず外科にかかっていただくのが効率的です。
小児のヘルニアは原因が異なります。生まれつきの腹膜鞘状突起の閉鎖不全が原因で、成人のような筋膜の脆弱化ではありません。そのため、メッシュを使わず開いた穴を縫い閉じる手術が選択されます。男児に多く、診断がついたら早期の手術が推奨されます。当院は成人の脱腸を対象としており、お子さまの場合は小児外科をご紹介します。
腹腔鏡による日帰り手術が可能です。当院では全身麻酔下のTAPP法を採用しており、手術時間は約30〜60分、術後は完全個室の回復室で数時間休んだあと当日中にご帰宅いただけます。翌日からデスクワークの再開が可能です。
腹腔鏡手術にはTAPP法とTEP法の2種類があります。TAPP法は腹腔内からアプローチして腹膜を切開・縫合する術式、TEP法は腹膜を開かずに腹膜の外側からメッシュを留置する術式です。鼠径部切開法は鼠径部の皮膚を6〜8cm切開して直視下に修復する従来の術式です。日帰り手術との相性は腹腔鏡(とくにTAPP法)が良く、当院ではTAPP法を採用しています。
この手術は健康保険が適用されます。3割負担の場合の概算は約13万円ですが、高額療養費制度を利用することで自己負担は実質8万円台、高齢の方では2万円程度まで軽減されるケースが多くあります。当院ではオンライン資格確認により、受付だけで高額療養費制度を利用できます。詳細は手術費用ページをご参照ください。
術後の活動再開には段階があります。デスクワークは翌日から、シャワー浴は当日から可能です。湯船での入浴と飲酒は術後3日目から、喫煙は術後7日目から再開できます。運動や筋力トレーニングは術後10日目以降を目安にお願いしています。重労働は術後1か月程度を見て段階的に復帰します。
嵌頓は緊急事態です。ふくらみが押しても戻らず、強い痛みを伴う場合は嵌頓を疑います。8時間を超えると腸の壊死が始まり、腹膜炎や敗血症に進行するため、できるだけ速やかに医療機関を受診してください。緊急開腹手術となるケースが多く、術後はICU管理が必要になることもあります。ヘルニアと診断された段階で、嵌頓を起こす前に予定手術を受けていただくのが望ましい流れです。